آزمایشهای دوران بارداری، آزمایشهای پزشکی هستند که در دوران بارداری انجام میشوند. این آزمایشات به پزشک شما کمک میکنند تا وضعیت شما و نوزادتان را بررسی کند و در صورت وجود مشکل، درمانهای مورد نیاز را به شما پیشنهاد دهد.
شما چندین بار در طول بارداری در معاینات مراقبتهای دوران بارداری خود، آزمایشاتی را برای دوران بارداری انجام میدهید. علاوه بر آن، آزمایشهای دیگری نیز وجود دارد که در زمانهای خاصی از بارداری انجام میشوند. این آزمایشات پیش از تولد نوزاد شما ارزیابی میکنند که آیا کودک شما مشکلات سلامتی دارد یا خیر. در این مقاله به ادامه صحبت در مورد آزمایشهای دوران بارداری میپردازیم.
آمنیوسنتز چیست؟
آمنیوسنتز یکی از آزمایشهای دوران بارداری و جزو آزمایشات پیش از تولد نوزاد است که در آن، از مایع آمنیوتیک در اطراف جنین در رحم نمونه برداری میشود. سپس مایع آمنیوتیک مورد آزمایش قرار می گیرد تا مشخص شود که آیا کودک شما مشکلات سلامت خاصی دارد یا خیر. با پزشک خود صحبت کنید تا ببینید آیا آزمایش آمنیوسنتز برای شما مناسب است یا خیر. آمنیوسنتز یک آزمایش تشخیصی است. این بدین معناست که با اطمینان به شما میگوید که آیا کودک شما مشکلات سلامتی دارد یا خیر. آمنیوسنتز با آزمایش غربالگری بارداری که نشان میدهد احتمال ابتلای کودک شما به بیماری خاصی بیشتر از دیگران است، تفاوت دارد. بنابراین در صورتی که نتایج یک آزمایش غربالگری بارداری طبیعی نیست، ممکن است بخواهید یک آزمایش تشخیصی مانند آمنیوسنتز برای تشخیص دقیقتر انجام دهید که تا به طور قطعی تشخیص دهید که آیا کودک شما دارای بیماری است یا خیر. نتایج آزمایش آمنیوسنتز تقریباً همیشه صحیح است.
آمنیوسنتز برای تشخیص اختلالات کروموزومی و نقایص باز لوله عصبی مانند اسپینا بیفیدا مورد استفاده قرار میگیرد. آزمایش آمنیوسنتز برای تشخیص نقایص و اختلالات ژنتیکی جنین بسته به سابقه خانوادگی شما و در دسترس بودن خود آزمایش در آزمایشگاه مورد نظر شما در زمان بارداری در دسترس است.
آمنیوسنتز برای چه افرادی مناسب است؟
آمنیوسنتز معمولاً برای زنانی که در هفته پانزدهم تا بیستم بارداری در معرض خطر ناهنجاریهای کروموزومی هستند، پیشنهاد میشود. مراجعان این آزمایش معمولاً شامل زنانی هستند که در زمان زایمان بالای ۳۵ سال سن دارند یا افرادی که نتایج غربالگری سرم (خون) مادر آنها غیرطبیعی بوده است.
آمنیوسنتز چگونه انجام میشود؟
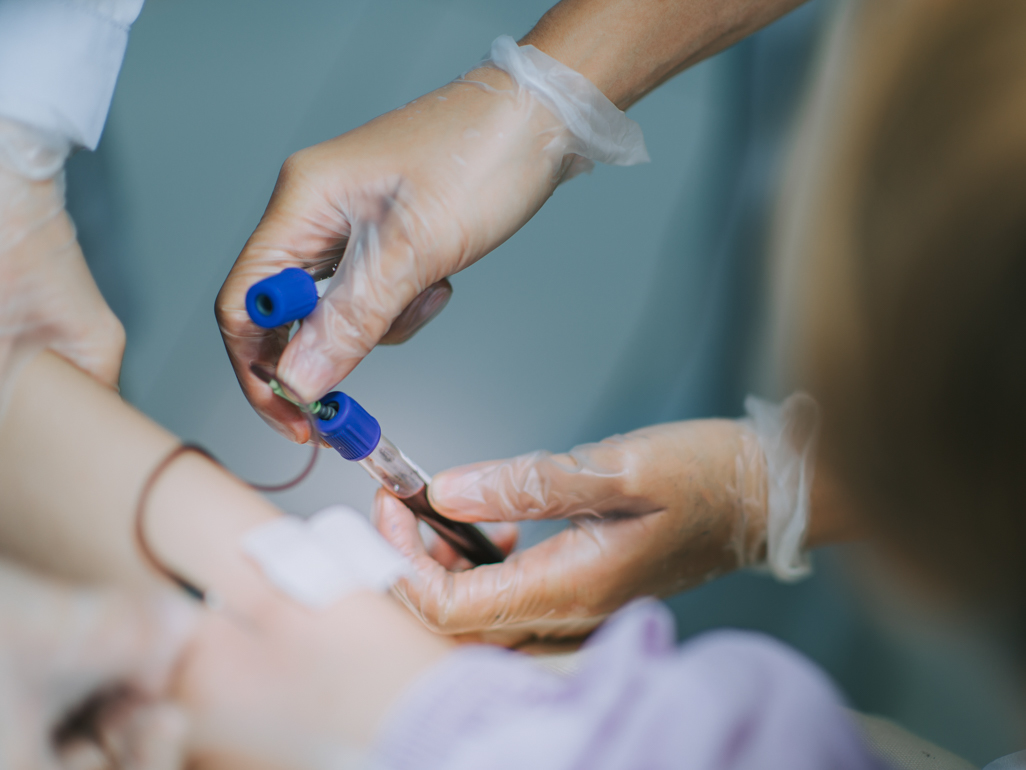
آمنیوسنتز شامل وارد کردن یک سوزن بلند و نازک از طریق شکم به داخل کیسه آمنیوتیک میباشد تا نمونه کوچکی از مایع آمنیوتیک در رحم برداشته شود. مایع آمنیوتیک حاوی سلولهای ریخته شده توسط جنین است که این سلولها در بر دارنده اطلاعات ژنتیکی میباشند. اگرچه جزئیات هر آزمایش ممکن است با سایرین متفاوت باشد، اما آزمایش آمنیوسنتز معمولی از این فرآیند پیروی میکند:
- شکم شما با یک ماده ضد عفونی کننده پاک میشود.
- پزشک شما ممکن است برای بی حس کردن پوست شما، یک بی حس کننده موضعی تجویز کند (ممکن است بی حسی داده نشود).
- پزشک شما از فناوری اولتراسوند برای کمک به هدایت یک سوزن تو خالی به داخل کیسه آمنیوتیک استفاده میکند و نمونه کوچکی از مایع آمنیوتیک را برای آزمایش و ارزیابی آزمایشگاهی برداشت مینماید.
ممکن است در طول آزمایش یا بعد از آمنیوسنتز کمی گرفتگی احساس کنید. همچنین تا ۲۴ ساعت پس از عمل باید از انجام فعالیتهای شدید اجتناب شود.
مادرانی که با نوزادان دوقلو یا چند قلو باردار هستند، برای بررسی هر نوزاد نیاز به نمونه برداری از هر کیسه آمنیوتیک دارند. بسته به شرایط نوزاد و جفت، مقدار مایع آمنیوتیک و آناتومی بدن مادر، گاهی اوقات آمنیوسنتز نمیتواند انجام شود. سپس این مایع به آزمایشگاه ژنتیک فرستاده میشود تا سلولها رشد کرده و مورد بررسی و تحلیل قرار گیرند. AFP همچنین برای نقایص باز لوله عصبی اندازه گیری میشود. نتایج این آزمایش معمولاً در حدود ۱۰ روز تا دو هفته بسته به آزمایشگاه در دسترس شما خواهند بود.
آیا نیاز به آمنیوسنتز دارید؟
کالج آمریکایی متخصصان زنان و زایمان (که ACOG نیز نامیده میشود) توصیه میکند که همه زنان باردار این انتخاب را داشته باشند که آزمایشهای دوران بارداری مانند آمنیوسنتز را به طور کامل انجام دهند. اگر کودک شما در معرض خطر برخی از مشکلات مانند موارد زیر است، ممکن است بخواهید آمنیوسنتز را انجام دهید:
- نقایص مادرزادی: نقایص مادرزادی، مشکلات سلامتی هستند که از بدو تولد نوزاد وجود دارند. نقایص مادرزادی، شکل یا عملکرد یک یا چند قسمت از بدن نوزاد را پس از تولد تغییر میدهد و میتوانند در سلامت کلی، نحوه رشد بدن یا نحوه عملکرد بدن نوزاد مشکلاتی ایجاد کنند. پزشک شما میتواند از آمنیوسنتز برای تشخیص برخی از نقایص مادرزادی مانند ناهنجاریهای مادرزادی مغز و ستون فقرات که با نام نقص لوله عصبی (NTD نیز نامیده میشود) استفاده کند. نمونههایی از نقایص لوله عصبی، اسپینا بیفیدا و آنانسفالی هستند. البته آزمایش آمنیوسنتز همه نقایص مادرزادی را بررسی نمیکند. برای مثال، این آزمایش نمیتواند مشکلات قلبی خاص یا نقایص مادرزادی در لب یا دهان نوزاد که با نام شکاف لب و کام شناخته میشود را بررسی کند. برخی از نقایص مادرزادی ژنتیکی هستند.
- اختلالات ژنتیکی و کروموزومی: اختلالات ژنتیکی و کروموزومی به دلیل تغییر در ژنها و کروموزومها به وجود میآید. ژن بخشی از سلول های بدن شما است که دستورالعملهایی را برای نحوه رشد و عملکرد بدن شما در خود ذخیره میکند و کروموزومها ساختارهایی در سلولها هستند که ژنها را نگهداری میکنند. از جمله اختلالات ژنتیکی دوران بارداری میتوان فیبروز کیستیک (که CF نیز نامیده میشود)، بیماری سلول داسی شکل و نقایص مادرزادی قلبی را نام برد. یک بیماری شایع کروموزومی سندرم داون است. گاهی اوقات این اختلالات از والدین به فرزند منتقل میشود و گاهی نیز خود به خود اتفاق میافتد.
اگر کودک شما در معرض خطر ابتلا به این اختلالات فوق است، ممکن است تصمیم بگیرید که در هفته ۱۵ تا ۲۰ بارداری خود، آزمایش آمنیوسنتز را انجام دهید. این آزمایش پیش از ۱۵ هفتگی توصیه نمیشود؛ زیرا خطر سقط جنین و سایر عوارض در آن بیشتر خواهد بود.
در اواخر بارداری، ممکن است آمنیوسنتز را انجام دهید تا موارد زیر را دوران بارداری خود بررسی کنید:
- رشد ریه جنین خود را بررسی کنید: پزشک شما ممکن است آمنیوسنتز را برای بررسی مایع آمنیوتیک جنین توصیه کند تا بفهمد که آیا ریههای کودک شما برای تولد به اندازه مناسب رشد کرده است یا خیر. این نوع آمنیوسنتز تنها در صورت نیاز به زایمان زودرس برای جلوگیری از عوارض بارداری و معمولا بین هفتههای ۳۲ تا ۳۹ بارداری انجام میشود.
- وجود عفونت یا سایر مشکلات سلامتی را در کودک خود بررسی کنید: به عنوان مثال، اگر کودک شما در معرض خطر بیماری Rh باشد، ممکن است پزشک از آمنیوسنتز برای بررسی کم خونی کودک شما استفاده کند. بیماری Rh نوعی کم خونی خطرناک است که در صورت درمان در دوران بارداری قابل پیشگیری است. کم خونی زمانی اتفاق میافتد که فرد گلبول های قرمز سالم کافی برای حمل اکسیژن به بقیه بدن ندارد.
- درمان پلی هیدرآمنیوس: افزایش مایع آمنیون یا پلی هیدرآمنیوس زمانی اتفاق میافتد که مایع آمنیوتیک بیش از حد داشته باشید. مایع آمنیوتیک مایعی است که کودک شما را در رحم احاطه کرده است. پلی هیدرآمنیوس ممکن است خطر ابتلا به عوارض بارداری مانند زایمان زودرس (تولد پیش از هفته ۳۷ بارداری) را افزایش دهد. پزشک شما میتواند از آمنیوسنتز برای تخلیه مایع اضافی از رحم استفاده کند.
خطر داشتن نوزادی با نقایص مادرزادی، اختلالات ژنتیکی یا کروموزومی
شما ممکن است در معرض خطر داشتن نوزادی با نقایص مادرزادی، اختلالات ژنتیکی یا کروموزومی باشید، اگر:
- شما ۳۵ سال یا بیشتر دارید: خطر به دنیا آمدن نوزادی با اختلالات کروموزومی مانند سندرم داون، با افزایش سن بیشتر میشود.
- شما فرزندی با نقایص مادرزادی دارید یا سابقه بارداری قبلی با نقص مادرزادی داشتهاید: داشتن نقایص مادرزادی در بارداریهای قبلی، احتمال ابتلا به نقایص مادرزادی در بارداریهای بعدی را نیز افزایش میدهد.
- شما سابقه خانوادگی مشکلات ژنتیکی دارید: اگر شما، همسر شما یا یکی از اعضای هر یک از خانوادههای شما یک بیماری ژنتیکی مانند فیبروز کیستیک (CF)، سندرم ایکس شکننده، بیماری سلول داسی شکل، تای ساکس یا تالاسمی دارید، ممکن است بخواهید آمنیوسنتز انجام دهید تا متوجه شوید که آیا نوزاد شما نیز به این بیماری مبتلا میباشد یا خیر. شما میتوانید آزمایش غربالگری ناقلین را برای بررسی مشکلات ژنتیکی، قبل یا در اوایل بارداری خود انجام دهید. آزمایش غربالگری ناقلین، خون یا بزاق شما را بررسی میکند تا ببیند آیا شما ناقل برخی از بیماریهای ژنتیکی هستید که بتواند بر جنین شما تأثیر بگذارد یا خیر. اگر ناقل هستید، خودتان این عارضه را ندارید. اما یک تغییر ژنی دارید که میتوانید آن را به نوزادتان منتقل کنید. اگر هم شما و هم همسر شما ناقل یک بیماری ژنتیکی باشید، خطر ابتلای نوزاد شما به این بیماری نیز افزایش مییابد.
- نتایج آزمایشهای دوران بارداری شما غیر طبیعی است: هنگام انجام آزمایش غربالگری دوران بارداری، هیچ خطری برای شما یا کودکتان وجود ندارد. اما آزمایشهای دوران بارداری به طور قطعی به شما نمیگوید که آیا کودک شما مشکلات سلامتی دارد یا خیر. یک آزمایش تشخیصی مانند آمنیوسنتز میتواند وجود بیماری را در جنین شما تشخیص دهد. بنابراین اگر نتایج غیرطبیعی از آزمایشهای دوران بارداری، مانند غربالگری سه ماهه اول بارداری یا غربالگری DNA بدون سلول به دست آمده است، ممکن است بخواهید یک آزمایش تشخیصی مانند آزمایش آمنیوسنتز انجام دهید.
نمونه برداری از پرزهای جفتی (CVS) چیست؟
نمونه برداری از پرزهای جفتی یکی از آزمایشهای دوران بارداری است که شامل نمونه برداری از بافت جفت میباشد. این بافت حاوی مواد ژنتیکی مشابه جنین است و میتوان آن را برای تشخیص ناهنجاریهای کروموزومی و برخی مشکلات ژنتیکی دیگر آزمایش کرد. آزمایش CVS برای تشخیص نقایص و اختلالات ژنتیکی، بسته به سابقه خانوادگی و در دسترس بودن آزمایش توصیه میشود. برخلاف آمنیوسنتز، CVS اطلاعاتی در مورد نقص لوله عصبی باز ارائه نمیدهد. بنابراین، زنانی که نمونه برداری از پرزهای جفتی را انجام میدهند، برای تشخیص دقیقتر نقایص مادرزادی به آزمایش خون دیگری بین هفتههای ۱۶ تا ۱۸ بارداری نیاز دارند.
آزمایش CVS چگونه انجام میشود؟
آزمایش CVS ممکن است برای مادرانی که در خطر ناهنجاریهای کروموزومی یا افرادی که سابقه خانوادگی نقص ژنتیکی قابل آزمایش از بافت جفت دارند، توصیه شود. نمونه برداری از پرزهای جفتی معمولا بین هفته ۱۰ و ۱۳ بارداری انجام میشود. اگرچه روشهای دقیق انجام این آزمایش ممکن است برای هر فرد متفاوت باشد، این آزمایش به طور کلی شامل مراحل زیر است:
- پزشک شما یک لوله کوچک (کاتتر) را از طریق واژن مادر وارد دهانه رحم میکند.
- با استفاده از فناوری اولتراسوند، پزشک کاتتر را به نزدیکی جفت هدایت میکند.
- پزشک مقداری از بافت جفت را با استفاده از سرنگ در انتهای دیگر کاتتر به عنوان نمونه بر میدارد.
پزشک شما همچنین ممکن است آزمایش CVS را به صورت ترانس شکمی را انجام دهد که شامل وارد کردن یک سوزن از طریق شکم و داخل رحم شما برای نمونه برداری از سلولهای جفت میباشد. ممکن است در طول و بعد از هر یک از روش های CVS مقداری گرفتگی احساس کنید. نمونههای بافت جفت برای رشد و بررسی و تحلیل به آزمایشگاه ژنتیک فرستاده میشوند. نتایج آن نیز معمولاً در حدود ۱۰ روز تا دو هفته بسته به آزمایشگاه در دسترس خواهند بود.

در صورتی که آزمایش CVS امکان پذیر نباشد:
مادران بارداری دارای دوقلو یا چند قلو معمولاً نیاز به نمونه برداری از هر جفت دارند. با این حال، به دلیل پیچیدگی این آزمایش و موقعیت جفت، آزمایش CVS همیشه با چندقلوها امکان پذیر یا موفقیت آمیز نیست. مادرانی که برای آزمایش CVS مناسب نیستند یا نتایج دقیقی از این روش به دست نیاوردهاند، ممکن است نیاز به آمنیوسنتز مجدد داشته باشند. عفونت واژن، مانند تبخال یا سوزاک نیز این آزمایش را امکان ناپذیر میکند. در سایر موارد، پزشک ممکن است نمونهای از جفت بگیرد که بافت کافی برای رشد در آزمایشگاه ندارد و نتایج ناقص یا غیرقطعی ایجاد میکند.
پایش ضربان قلب جنین چیست؟
در اواخر بارداری و زایمان، پزشک ممکن است بخواهد ضربان قلب جنین و سایر عملکردهای آن را کنترل کند. کاردیوتوکوگرافی یا پایش ضربان قلب جنین، روشی برای بررسی میزان و ریتم ضربان قلب جنین به شمار میرود. میانگین ضربان قلب جنین بین ۱۲۰ تا ۱۶۰ ضربان در دقیقه است. این تعداد ممکن است با واکنش جنین به شرایط داخل رحم تغییر کند. ضربان قلب یا الگوی غیر طبیعی جنین ممکن است به این معنی باشد که جنین اکسیژن کافی دریافت نمیکند یا این که مشکلات دیگری وجود دارند. یک الگوی غیرطبیعی همچنین ممکن است به این معنی باشد که به زایمان سزارین اورژانسی نیاز است.
کاردیوتوکوگرافی چگونه انجام میشود؟
استفاده از فتوسکوپ (نوعی گوشی پزشکی) برای گوش دادن به ضربان قلب جنین، اصلیترین روش پایش ضربان قلب جنین است. نوع دیگری از مانیتورینگ با سونوگرافی داپلر دستی انجام میشود. سونوگرافی داپلر اغلب در طول آزمایشهای دوران بارداری برای شمارش ضربان قلب جنین استفاده میشود. در طول زایمان، نظارت الکترونیکی مداوم جنین اغلب استفاده می شود. اگر چه جزئیات انجام هر آزمایش ممکن است برای هر فرد با دیگری متفاوت باشد، ولی به طور کلی نظارت استاندارد ضربان قلب جنین از مراحل زیر پیروی میکند:
- ژل روی شکم شما قرار داده میشود.
- دستگاه اولتراسوند با تسمههایی به شکم شما متصل میشود تا ضربان قلب جنین را به مانیتور منتقل کند. سپس ضربان قلب جنین روی صفحه نمایش داده میشود و روی کاغذ مخصوص چاپ میگردد.
- در طول انقباضات زایمان، یک توکودینامومتر خارجی (دستگاه پایش که با کمربند بالای رحم قرار میگیرد) می تواند الگوی انقباضات را ثبت کند.
آزمایش گلوکز در دوران بارداری
آزمایش گلوکز برای اندازه گیری سطح قند خون شما استفاده میشود. آزمایش چالش گلوکز (GCT) معمولاً بین هفته های ۲۴ تا ۲۸ بارداری انجام میشود. سطوح غیر طبیعی گلوکز در این آزمایش ممکن است نشان دهنده دیابت بارداری باشد.
آزمایش گلوکز در دوران بارداری چگونه انجام میشود؟
ممکن است از شما خواسته شود که در روزی که آزمایش چالش گلوکز انجام داده میشود، آب بنوشید. اگرچه جزئیات خاص هر آزمایش ممکن است با افراد دیگر متفاوت باشد، اما یک آزمایش معمولی چالش گلوکز شامل مراحل زیر است:
- نمونه اولیه خون وقتی ناشتا هستید از شما گرفته میشود.
- به شما محلول گلوکز مخصوصی برای نوشیدن داده میشود.
- برای اندازه گیری سطح گلوکز در بدن شما در زمانهای مختلف در طول چندین ساعت از شما چند بار خون گرفته میشود.
آزمایشهای بارداری استرپتوکوک گروه B
استرپتوکوک گروه B یا GBS نوعی باکتری است که در دستگاه تناسلی حدود ۲۰ درصد از زنان یافت میشود. در حالی که عفونت GBS معمولاً قبل از بارداری در زنان مشکلی ایجاد نمیکند، اما میتواند باعث بیماریهای جدی در مادران در دوران بارداری شود. عفونت GBS ممکن است باعث کوریوآمنیونیت (عفونت شدید بافت جفت) و عفونت پس از زایمان شود. عفونتهای دستگاه ادراری ناشی از GBS میتواند منجر به زایمان زودرس و زایمان یا پیلونفریت و سپتیسمی شود.
استرپتوکوک گروه B شایع ترین علت عفونتهای تهدید کننده زندگی در نوزادان از جمله پنومونی (ذات الریه) و مننژیت است. نوزادان تازه متولد شده در دوران بارداری یا از طریق دستگاه تناسلی مادر در حین زایمان به این عفونت مبتلا میشوند.
مرکز کنترل و پیشگیری از بیماریها توصیه میکند که همه زنان باردار برای بررسی کلونیزاسیون مادر با استرپتوکوک گروه B بین هفتههای ۳۵ و ۳۷ بارداری غربالگری شوند. درمان مادرانی که در خطر انتقال GBS به نوزاد خود هستند از اهمیت بسیاری برخوردار است. احتمال ابتلا به این بیماری در نوزادانی که مادران آنها بعد از نتیجه آزمایش GBS مثبت تحت درمان آنتی بیوتیکی قرار میگیرند، ۲۰ برابر کمتر است از نوزادانی است که درمان نمیشوند.