آزمایش نمونه برداری از پرزهای کوریونی (CVS) یکی از آزمایشات در زمان بارداری است که باید قبل از تولد نوزاد انجام شود. هدف از انجام این آزمایش بررسی احتمال بروز ناهنجاریهای کروموزومی یا سایر مشکلات ژنتیکی در بدن جنین است. معمولاً برای انجام این آزمایش مقداری از بافت جفت به عنوان نمونه برداشته میشود و روی آن آزمایشات مختلف انجام میشود. همانطور که در مقاله مربوط به همه چیز درباه جفت نیز گفتیم جفت بخشی از رحم بانوی باردار است که فرآیند اکسیژن رسانی و تغذیه جنین را بر عهده دارد. پرزهای کوریونی در بخشهای داخلی جفت قرار دارند. در واقع این پرزها به شکل برجستگیهای بسیار کوچک هستند و حاوی کروموزومهای جنین میباشند بنابراین با برداشتن نمونه از پرزهای کوریونی میتوان به طور کامل به محتوای ژنتیکی بدن جنین دست یافت. با انجام این آزمایش تهاجمی میتوان برخی از مشکلات ژنتیکی که باعث بروز بیماریهای خاصی در بدن جنین میشوند را تشخیص داد و در مورد شیوههای درمانی در دسترس، سقط و یا تولد جنین تصمیمگیری کرد. با تیم پینو بیبی همراه باشید تا درباره نمونهبرداری از پرزهای کوریونی (CVS)، اطلاعات بیشتری کسب کنید.
نمونهبرداری از پرزهای کوریونی چیست؟
نمونهبرداری از پرزهای کوریونی (CVS)، یا بیوپسی پرزهای کوریونی، یک آزمایش پیش از تولد است که شامل نمونهبرداری از بافت جفت برای آزمایش ناهنجاریهای کروموزومی و برخی دیگر از مشکلات ژنتیکی است. این آزمایش جز آزمایشات غربالگری پیش از تولد محسوب میشود. پرزهای کوریونی حاوی مواد ژنتیکی مشابه جنین هستند. بنابراین بدون آن که به جنین احتیاجی باشد تعدادی از سلولهای این بخش را جهت آزمایش برداشته و آن را برای بررسی نقایص و اختلالات ژنتیکی بسته به سابقه خانوادگی جنین استفاده میکنند.
نمونه برداری از پرزهای کوریونی (CVS) آزمایشی است که ممکن است در دوران بارداری به شما پیشنهاد شود تا بررسی شود که آیا کودک شما یک بیماری ژنتیکی یا کروموزومی مانند سندرم داون، سندرم ادواردز یا سندرم پاتو دارد یا خیر؟! اگر سابقه خانوادگی یک بیماری ژنتیکی مانند بیماری سلول داسی شکل، تالاسمی، فیبروز کیستیک یا دیستروفی عضلانی دارید؛ نمونه برداری از پرزهای کوریونی شامل برداشتن و آزمایش نمونه کوچکی از سلولها از جفت، اندامی است که منبع خون مادر را با جنین مرتبط میکند، میباشد.
پرزهای کوریونی چیست؟
در هفته سوم بارداری، بعد از تشکیل سلول تخم و لانهگزینی سلول زیگوتی که اکنون تروفوبلاست نامیده میشود وارده دیواره رحم میشود. در این حالت به آن سیتوتروفوبلاست پوشیده شده میگویند که دارای یک مجموعه بافت همبند (پیوندی) هستند که در آن عروق خونی جنینی شروع به رشد میکنند این رگها از کیسه زرده به وجود میآیند. جفت از لایههای متعددی تشکیل شدهاند، از جمله غشای کوریونی که بیرونیترین لایه بافت جنین را تشکیل میدهد و پرزها (زوائد انگشت مانند) را برای عروقی شدن جفت تشکیل میدهد. پرزهای کوریونی بیشترین سطح تماس را با خون مادر دارند. خون جنینی توسط شاخههای شریانهای نافی (بند ناف) به پرزها منتقل میشود و پس از گردش در مویرگهای پرز، توسط سیاهرگهای نافی (بند ناف) به جنین بازگردانده میشود. بنابراین پرزها بخشی از مرز بین خون مادر و جنین در دوران بارداری هستند.
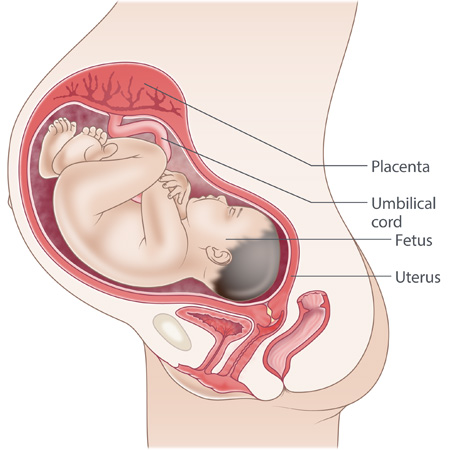
بخشهای دخیل در بارداری (جنین و رحم مادر)
در طی بارداری رحم و بدن مادر دچار تغییرات اساسی میشود. بافتها و ساختارهایی تشکیل میشوند که قبلاً وجود نداشتهاند، بنابراین آگاهی و شناخت از بروز این تغییرات در رحم مادر به عنوان جایگاهی برای رشد و نمو جنین به ما کمک میکند تا به شناسایی مشکلات و عوارض جنین پی ببریم. لذا شناخت این ارگانها و اندامها اجتنابناپذیر است.
کیسه آمنیوتیک: این یک کیسه با دیواره نازک است که در دوران بارداری جنین را احاطه کرده است. کیسه با مایع آمنیوتیک (مایع ساخته شده توسط جنین) و آمنیون (غشایی که قسمت جنینی جفت را میپوشاند) پر شده است که از جنین در برابر آسیب محافظت میکند و به تنظیم دمای جنین کمک میکند. کیسه آمنیوتیک را اصطلاحاً کیسه آب نیز میگویند.
مقعد: این دهانه انتهای کانال مقعد است.
دهانه رحم: این قسمت پایینی رحم است که به داخل واژن میرود. دهانه رحم (سرویکس) که عمدتاً از بافت فیبری و ماهیچه تشکیل شده است، دایرهای شکل است.
جنین: نوزاد متولد نشده از هفته هشتم پس از لقاح تا زمان تولد، جنین نامیده میشود.
جفت: این اندامی به شکل یک پنکیک مسطح است که فقط در دوران بارداری رشد میکند و تبادل متابولیک بین جنین و مادر را فراهم میکند. جفت، اکسیژن، غذا و سایر مواد را به بدن جنین میرساند و دی اکسید کربن و سایر مواد زائد را از بدن جنین دفع میکند.
بندناف: ساختاری طناب مانندی است که جنین را به جفت متصل میکند. بند ناف شامل ۲ شریان (سرخرگ) و یک ورید (سیاهرگ) است که اکسیژن و مواد مغذی را به جنین میرساند و مواد زائد را از جنین دور میکند.
دیواره رحم: رحم دارای سه دیواره است. لایه بیرونی که نازک است و سطح رحم را پوشانده، لایه میانی که ماهیچههای رحم هستند و از نوع عضلات صاف با انقباضات غیرارادی میباشند و در نهایت لایه داخل رحم که اندومتر نام دارد و این لایهای است که در زمان قاعدگی ریزش پیدا میکند و در زمان بارداری ضخیم میشود و باعث لانهگزینی و تشکیل جفت میکند.
رحم (زهدان): رحم عضوی توخالی و گلابی شکل است که در پایین شکم زن، بین مثانه و راست روده قرار دارد. هر ماه در طول قاعدگی پوشش خود را میریزد و در آن تخمک بارور شده (تخمک) کاشته میشود و محلی برای رشد جنین است.
واژن: این بخشی از اندام تناسلی زنان است که در پشت مثانه و جلوی راست روده قرار دارد. کانالی را تشکیل میدهد که از رحم تا فرج امتداد دارد.

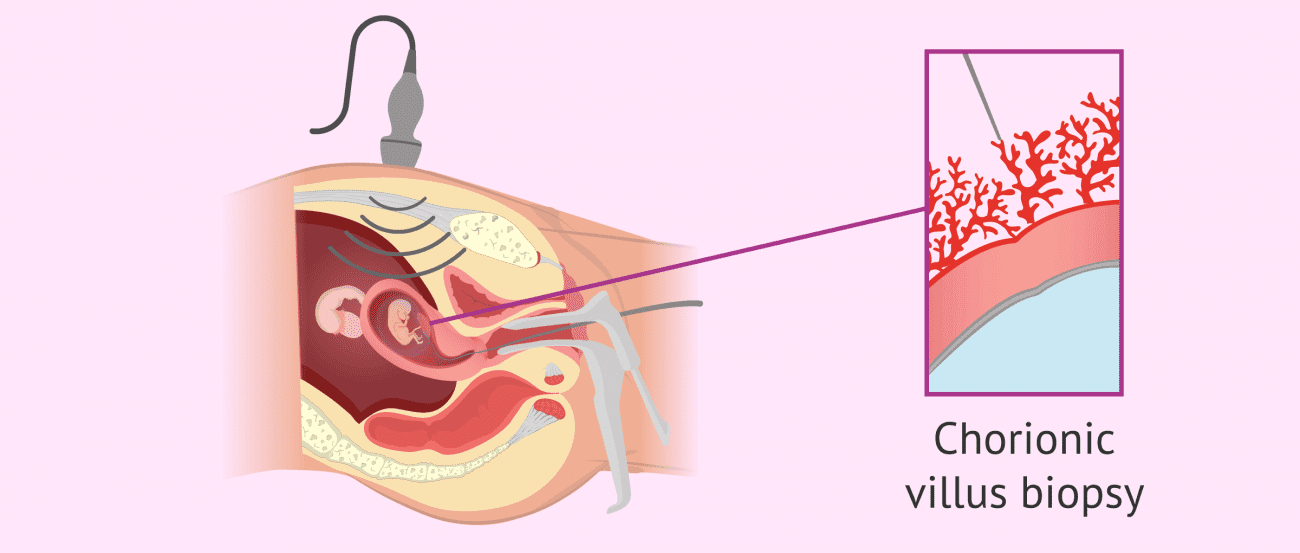
زمان انجام آزمایش پرزهای کوریونی CVS
آزمایش پرزهای کوریونیCVS معمولاً بین هفتههای ۱۰ و ۱۲ بارداری انجام میشود. برخلاف آمنیوسنتز (نوع دیگری از آزمایشات قبل از تولد)، CVS اطلاعاتی در مورد نقایص لوله عصبی مانند اسپینا بیفیدا ارائه نمیدهد. به همین دلیل، زنانی که تحت CVS قرار میگیرند، بین هفتههای ۱۶ تا ۱۸ بارداری خود نیز برای غربالگری نقایص لوله عصبی به آزمایش خون بعدی نیاز دارند.

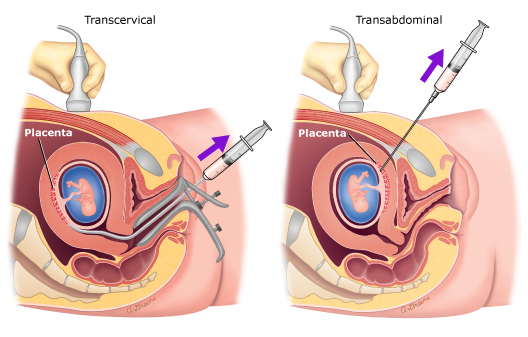
انواع روش CVS
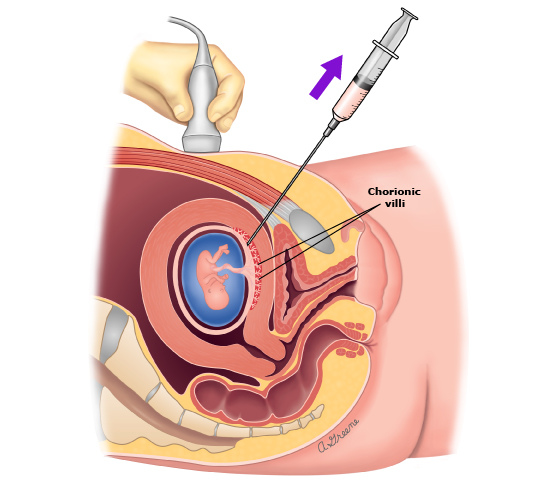
در CVS، بافت پرز تحت هدایت سونوگرافی به دو روش ترانس سرویکال یا ترانس شکمی برداشته میشود. در حالی که روش ترانس سرویکال شامل وارد کردن کاتتر از طریق واژن و دهانه رحم است، روش ترانس شکمی از یک سوزن نازک مشابه آمنیوسنتز استفاده میکند. موقعیت رحم و جفت تعیین میکند که کدام روش استفاده شود. نمونه کوچکی از پرزهای کوریونی بازیابی شده و برای تجزیه و تحلیل سیتوژنتیک ارسال میشود.
دو نوع آمادهسازی برای یک نمونه CVS امکانپذیر است:
- روش مستقیم
- روش کشت
آمادهسازی مستقیم سلولهای تروفوبلاست جفت را که به سرعت تقسیم میشوند تجزیه و تحلیل میکند و ممکن است در ۲۴ تا ۴۸ ساعت نتیجه دهد. آمادهسازیهای کشت شده سلولهای مزانشیمی را از پرزها بررسی میکنند و معمولاً ۷ تا ۱۰ روز برای اعلام نتایج زمان لازم است. سلولهای کشت شده معمولاً آمادهسازی قبلی، کاریوتیپ بهتری ارائه میکنند و رویکرد ارجح برای بسیاری از آزمایشگاهها روش کشت است، اگر چه برخی ممکن است در برخی شرایط هم از روش مستقیم و هم از روش کشت استفاده شود. DNA را میتوان برای ریزآرایه (جهش) کروموزومی از آمادهسازی سلولی مستقیم یا کشت شده استخراج کرد و نتایج به طور کلی در ۷ تا ۱۰ روز برای روش مستقیم و ۱۴ تا ۲۱ روز برای روش کشت در دسترس است.
دو نوع روش نمونهبرداری (بیوپسی) از پرزهای کوریونی
- ترانس سرویکال: در این روش، یک کاتتر از طریق دهانه رحم به جفت وارد میشود تا نمونه بافت به دست آید.
- ترانس شکمی: در این روش، یک سوزن از طریق شکم و رحم به جفت وارد میشود تا نمونه بافت به دست آید.

روش دیگری که ممکن است برای تشخیص نقصهای ژنتیکی و کروموزومی مورد استفاده قرار گیرد آمنیوسنتز است.
دلایل انجام آزمایش پز کوریونی CVS
نمونهبرداری از پرزهای کوریونی ممکن است برای آزمایش ژنتیک و کروموزوم در سه ماهه اول بارداری استفاده شود. در اینجا دلایلی وجود دارد که یک زن ممکن است تصمیم بگیرد CVS انجام دهد:
- کودک مبتلا یا سابقه خانوادگی بیماری ژنتیکی، ناهنجاریهای کروموزومی یا اختلال متابولیک قبلی
- سن مادر بالای ۳۵ سال در تاریخ زایمان
- خطر ابتلا به یک بیماری ژنتیکی مرتبط با جنسیت
- سونوگرافی قبلی با یافتههای مشکوک یا غیرطبیعی
- آزمایش غیرطبیعی DNA بدون سلول
- ممکن است دلایل دیگری وجود داشته باشد که پزشک شما نمونهبرداری از پرزهای کوریونی را توصیه کند.
خطرات پیشرو در آزمایش نمونه برداری پرز کوریونی
مانند هر روش تهاجمی، ممکن است این نمونهبرداری هم عوارضی داشته باشد. برخی از عوارض احتمالی ممکن است شامل موارد زیر باشد، اما عوارض فقط محدود به این موارد نیست:
- گرفتگی، خونریزی یا نشت مایع آمنیوتیک (پاره شدن کیسه آب یا شکستن آب)
- عفونت
- سقط جنین
- زایمان زودرس
- نقص اندام در نوزادان، به ویژه در روشهای CVS انجام شده قبل از هفته ۹ بارداری (نادر)
- افرادی که به داروها یا لاتکس حساسیت دارند باید به پزشک خود اطلاع دهند.
- بانوان باردار دارای دو قلو یا چند قلو برای مطالعه هر نوزاد به نمونهبرداری از جفت هر کدام نیاز دارند.
بسته به شرایط پزشکی خاص شما ممکن است خطرات دیگری نیز وجود داشته باشد. قبل از انجام عمل حتماً هر گونه نگرانی را با پزشک خود در میان بگذارید.
برخی عوامل یا شرایط ممکن است با CVS تداخل داشته باشند. این عوامل شامل موارد زیر است، اما محدود به آنها نیست:
- بارداری زودتر از هفته هفتم بارداری و یا دیرتر از هفته سیزدهم بارداری
- موقعیت جنین، جفت، مقدار مایع آمنیوتیک یا آناتومی حفره شکمی مادر
- عفونت واژن یا دهانه رحم
- نمونهها که برای آزمایش کافی نیستند یا ممکن است حاوی بافت مادری باشند.
اقدامات پیش از نمونهبرداری پرزهای کوریونی
پزشک شیوه نمونهبرداری را برای شما توضیح میدهد و به شما این فرصت را میدهد که هر گونه سوالی که ممکن است در مورد این روش داشته باشید بپرسید.
- از شما خواسته میشود که یک فرم رضایتنامه را امضا کنید که حکم مجوز را دارد.
- فرم رضایتنامه را با دقت بخوانید و اگر موردی برایتان واضح نیست سوال بپرسید.
- به طور کلی، هیچ محدودیت خاصی در رژیم غذایی یا فعالیت قبل از نمونهبرداری از پرزهای کوریونی وجود ندارد.
- اگر به هر گونه دارو، لاتکس، ید، نوار چسب و عوامل بیهوش کننده (محلی و عمومی) حساسیت دارید به پزشک خود اطلاع دهید.
- تمام داروهای (تجویز شده و بدون نسخه) و مکملهای گیاهی را که مصرف میکنید را به پزشک خود اطلاع دهید.
- اگر سابقه اختلالات خونریزی دارید یا از داروهای ضد انعقاد (رقیق کننده خون)، آسپرین یا هر داروی دیگری که ممکن است بر لخته شدن خون تأثیر بگذارد، مصرف میکنید، به پزشک خود اطلاع دهید. ممکن است لازم باشد که این داروها را قبل از نمونهبرداری قطع کنید.
- اگر Rh منفی دارید به پزشک خود اطلاع دهید. در طی روش CVS، سلولهای خونی مادر و جنین میتوانند با هم ترکیب شوند. این ممکن است منجر به حساسیت Rh و تجزیه گلبولهای قرمز جنین شود. در بیشتر موارد، آزمایش خون قبل از تولد مشخص میکند که آیا Rh منفی هستید یا خیر. ممکن است از شما خواسته شود که این نتایج آزمایشگاهی را قبل از نمونه برداری ارائه دهید.
- ممکن است درست قبل از عمل از شما خواسته شود مثانه پر داشته باشید. بسته به موقعیت رحم و جفت، مثانه پر یا خالی ممکن است به حرکت رحم به موقعیت بهتر برای نمونه برداری کمک کند.
- بر اساس وضعیت جسمی و سوابق شما، پزشک ممکن است آمادهسازی خاص دیگری را درخواست کند.
آمادگی برای نمونهبرداری پرز کوریونی CVS
یک روش CVS ممکن است به صورت سرپایی یا به عنوان بخشی از اقامت شما در بیمارستان انجام شود. روشها ممکن است بسته به شرایط شما و شیوه های پزشک شما متفاوت باشد.
به طور کلی، جهت انجام نمونه برداری CVS فرآیندهای زیر انجام میشوند:
- از شما خواسته میشود لباسهای خود را به طور کامل یا از کمر به پایین درآورید و لباس بیمارستان بپوشید.
- از شما خواسته میشود که روی تخت معاینه دراز بکشید و دستان خود را پشت سر خود قرار دهید.
- علائم حیاتی شما (فشار خون، ضربان قلب و تعداد تنفس) بررسی خواهد شد.
- سونوگرافی برای بررسی ضربان قلب جنین و موقعیت جفت، جنین و بند ناف انجام خواهد شد.
- بر اساس محل جفت، عمل CVS از طریق دهانه رحم (ترانس سرویکال) یا از طریق دیواره شکم (ترانس شکمی) انجام میشود.
روش CVS ترانس سرویکال
- پزشک ابزاری به نام اسپکولوم را در واژن شما قرار میدهد تا بتواند دهانه رحم شما را ببیند.
- واژن و دهانه رحم شما با یک محلول ضدعفونی کننده پاک میشود.
- با استفاده از راهنمایی اولتراسوند (پروب)، یک لوله نازک از طریق دهانه رحم به پرزهای کوریونی هدایت میشود.
- سلولها به آرامی از طریق لوله به داخل یک سرنگ مکش میشوند. ممکن است احساس پیچش یا گرفتگی خفیف داشته باشید. ممکن است بیش از یک نمونه برای بدست آوردن بافت کافی برای آزمایش مورد نیاز باشد.
- سپس لوله برداشته میشود.
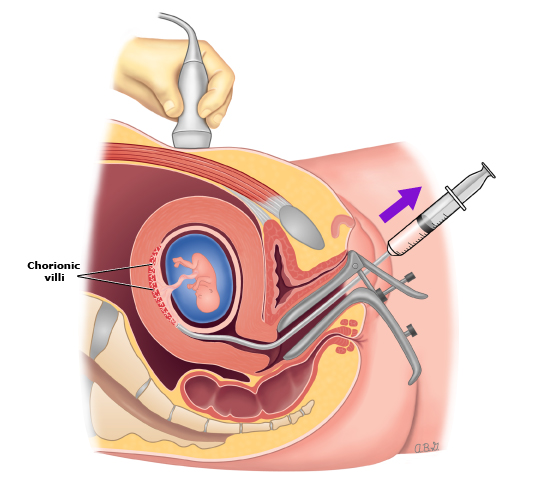

روش CVS ترانس شکمی
- برای CVS شکم، شکم شما با یک ضد عفونی کننده پاک میشود. به شما گفته میشود که در حین عمل به ناحیه استریل روی شکم خود دست نزنید.
- پزشک ممکن است یک بیحس کننده موضعی برای بیحس کردن پوست تزریق کند. اگر از بیحس کننده موضعی استفاده شود، هنگام تزریق بیحسی، ورود سوزن را احساس خواهید کرد. این ممکن است باعث ایجاد یک احساس سوزش مختصر شود.
- سونوگرافی برای کمک به هدایت یک سوزن بلند، نازک و توخالی از شکم شما و به داخل رحم و جفت استفاده میشود. وارد کردن این سوزن ممکن است کمی دردناک باشد و ممکن است با ورود سوزن به رحم، گرفتگی احساس کنید.
- سلولها به آرامی به داخل یک سرنگ ساکشن میشوند. ممکن است بیش از یک نمونه برای بدست آوردن بافت کافی برای آزمایش مورد نیاز باشد.
- سپس سوزن برداشته خواهد شد. یک باند چسب بر روی محل وارد کردن سوزن شکمی قرار داده میشود.

اقدامات پس از نمونه برداری در هر دو روش CVS
- ضربان قلب جنین و علائم حیاتی شما مجدداً ارزیابی خواهد شد.
- اگر Rh منفی دارید، ممکن است به شما گلوبولین ایمنی Rho (Anti-D) داده شود. این یک فرآورده خونی است که میتواند از واکنش آنتیبادیهای Rh منفی مادر به سلولهای Rh مثبت جنین جلوگیری کند.
- نمونه بافت پرزهای کوریونی به آزمایشگاه ارسال خواهد شد.
- شما و جنین برای مدتی پس از نمونه برداری تحت نظر خواهید بود. علائم حیاتی شما و ضربان قلب جنین به صورت دورههای برای یک ساعت یا بیشتر بررسی میشوند.
- بافت CVS برای تجزیه و تحلیل به یک آزمایشگاه تخصصی ژنتیک ارسال خواهد شد. بسته به نتایج آزمایش ممکن است مشاوره با متخصص ژنتیک توصیه شود.
تمهیدات پس از نمونهبرداری پرزهای کوریونی CVS
ممکن است چند ساعت بعد از CVS کمی گرفتگی و لکه بینی خفیف داشته باشید. شما باید در خانه استراحت کنید و حداقل به مدت ۲۴ ساعت از فعالیتهای شدید خودداری کنید. به مدت ۲ هفته یا تا زمانی که پزشکتان تجویز کرده است، نباید دوش بگیرید یا رابطه جنسی داشته باشید.
علائم خطرناک پس از نمونهبرداری پرزهای کوریونی CVS
اگر هر یک از موارد ذیل رخ داد به پزشک خود اطلاع بدهید:
- هر گونه خونریزی یا نشت مایع آمنیوتیک از محل سوراخ سوزن یا واژن
- تب و یا لرز
- درد شدید شکم و یا گرفتگی
- اگر یک روش ترانس شکمی انجام شده است، محل سوزن باندپیچی شده روی شکم خود را برای هرگونه خونریزی یا تخلیه مایع بررسی کنید.
سوالات رایج در مورد نمونه برداری پرزهای کوریونی CVS
- آیا CVS به کودک من آسیب میرساند؟ این روش به جنین در حال رشد آسیبی نمیرساند.
- چه کسانی نباید CVS انجام دهند؟ پزشک شما ممکن است توصیه کند که از این آزمایش صرف نظر کنید اگر: در دوران بارداری دچار خونریزی واژینال شدهاید یا یک عفونت مقاربتی مانند STI داشته باشید.
- در مورد آزمایش CVS چه چیزی باید از پزشک خود بپرسم؟
- اگر باردار هستید، از پزشک خود بپرسید: آیا باید آزمایش قبل از تولد انجام دهم؟
- آیا من در معرض خطر بالای داشتن نوزادی با مشکل کروموزومی یا سایر مشکلات ژنتیکی هستم؟
- نمونهبرداری CVS یا آمنیوسنتز برای من بهتر است؟
- آیا خطر سقط جنین بعد از CVS وجود دارد؟
- چه مشکلاتی را باید بعد از روش CVS جستجو کرد؟
سخن آخر
نمونهبرداری از پرزهای کوریونی یا آزمایش CVS در دوران بارداری انجام میشود تا مشخص شود جنین دارای مشکلات ژنتیکی خاصی است یا خیر. شما نیازی به تست CVS ندارید. اگر بخواهید این کار را انجام دهید، در هفتههای ۱۰ تا ۱۳ بارداری باید اقدام کنید. آزمایش بیخطر است، کمترین ناراحتی را ایجاد میکند و بسیار دقیق است. نتایج آزمایش CVS میتواند به شما در تصمیمگیریهای مهم مراقبتهای سلامتی و بهداشتی کمک کند. اگر در معرض خطر بالای داشتن نوزادی با یک بیماری ژنتیکی هستید، با پزشک خود صحبت کنید. آنها میتوانند به شما کمک کنند تصمیم بگیرید که آیا آزمایش CVS برای شما مناسب است یا خیر.