بیماری های مقاربتی یا بیماریهایی که به صورت انتقالی جنسی منتقل میشوند، از جمله مسائل پزشکی مهمی هستند که همچنان در جامعههای مختلف جهان، با چالشهای زیادی روبرو هستند. این بیماریها، شامل انواعی از عفونتهای باکتریایی، ویروسی و قارچی هستند که از طریق فعالیتهای جنسی انسان به انسان منتقل میشوند.
علائم بیماری های مقاربتی میتواند شامل خارش، التهاب، ترشحات و بیحسی باشد که ممکن است از ساده تا شدید و مزمن و در برخی موارد برای فرد و خانوادهاش بسیار ناراحتکننده باشد. این بیماریها با توجه به نوع و میزان عوارض آنها، در صورت عدم درمان درست و به موقع میتوانند به راحتی به سایر افراد منتقل شوند. در این راستا، پیشگیری، تشخیص و درمان بیماری های مقاربتی، به عنوان مهمترین راهکار برای کاهش شیوع آن در جامعه مطرح است. با توجه به اهمیت و شیوع این بیماریها، شناخت نشانهها، علل و روشهای پیشگیری و درمان آنها، بسیار ضروری بوده و ما در این مطلب به همه این موارد خواهیم پرداخت.
انواع بیماری های مقاربتی
بیماریهایی که از راه مقاربت انتقال پیدا میکنند عبارتند از:
بیماریهای تناسلی: مانند آلودگی به بیماری هایی مثل آلزایمر، هپاتیت B و C، هموفیلی، ایدز، گُنُره، سیفیلیس، کلامیدیاا، تریکوموناس و…
بیماریهای ادراری: مانند عفونتهای ادراری باکتریایی، ادراری، قارچی و…
بیماریهای واگیر: مانند هپاتیت B و C، ایدز، ویروس پاپیلومای انسانی (HPV)، هرپس و…
بیماریهای پوستی: مانند هپاتیت C، هپاتیت B، ایدز و…
توجه داشته باشید که با توجه به نوع بیماری، احتمال انتقال آن از طریق رابطه جنسی ممکن است متفاوت باشد و برخی از بیماریها تنها از طریق تماس جنسی منتقل میشوند. همچنین، بیماری های مقاربتی بسیاری وجود دارند که ممکن است از طریق رابطه جنسی منتقل نشوند. برای جلوگیری از انتقال بیماریها، استفاده از وسایل مراقبتی مانند کاندوم، میتواند مفید باشد. در ادامه به توضیح بیشتر هرکدام از این بیماری ها خواهیم پرداخت.
آشنایی با سیفیلیس و راه های درمان آن
سیفیلیس یک بیماری جنسی است که ناشی از باکتری Treponema pallidum است. این باکتری میتواند به طور مستقیم به فرد انتقال یابد اما اغلب این بیماری از طریق رابطه جنسی منتقل میشود. سیفیلیس در چندین مرحله از نوع خفیف به شدید ترین و مزمنترین شکل آن تغییر شکل میدهد.
علائم سیفیلیس ممکن است به طور کامل ناپدید شود اما بدون درمان، باکتری میتواند به اعضای دیگر بدن از جمله مغز، قلب، کبد و غیره منتقل شود که ممکن است منجر به عوارض جدی شود.
درمان سیفیلیس بسته به مرحله بیماری و شدت علائم متفاوت است. در مرحله اول و دوم، درمان با آنتیبیوتیکهای پنی سیلین و دوزیکسایکلین انجام میشود. در مرحله سوم، که یک مرحله مزمن است، معمولاً پنی سیلین با دوز بالاتر به مدت چند هفته یا حتی چند ماه استفاده میشود. بیمارانی که به طور دائمی علائم دارند و درمان معمولی به نتیجه نرسیدهاست ممکن است به دوزهای بالاتر و یا درمان همزمان با آنتیبیوتیکهای دیگر نیاز داشته باشند.
لازم به ذکر است که پیشگیری از سیفیلیس، مانند دیگر بیماری های مقاربتی، با استفاده از روشهای مانند استفاده از کاندومها در هر رابطه جنسی و ازدواج با شریکی که در معرض این بیماری نیست، امکانپذیر است.
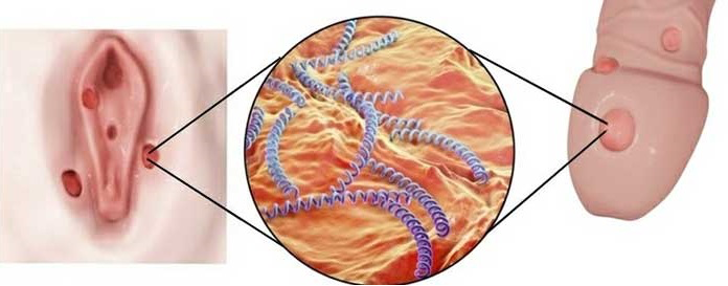

گونوره یا سوزاک
گونوره (سوزاک) یک بیماری جنسی است که به وسیله باکتری Neisseria gonorrhoeae منتقل میشود. این بیماری میتواند با ارتباط جنسی با فرد مبتلا به آن منتقل شود. باکتری گونوره معمولاً مجرای ادرار و اندامهای تناسلی را تحت تأثیر قرار میدهد، اما در برخی موارد میتواند بر روی دیگر بخشهای بدن تأثیر بگذارد.
علائم گونوره میتواند شامل درد و سوزش در هنگام ادرار کردن، خروجی شبیه به چرک از مجرای ادرار، خارش و حساسیت در منطقه تناسلی و یا رفتار اغلب بیشتر از عادت به عمل جنسی باشد. در صورت عدم درمان، گونوره میتواند به آسیبهای جدی در اندامهای تناسلی، سیستم ادراری و حتی به سایر بخشهای بدن، مانند مفاصل، پوست، قلب و مغز، منجر شود.
درمان گونوره باید توسط یک پزشک تخصصی انجام شود. درمان شامل مصرف آنتیبیوتیکها میشود. معمولاً با استفاده از دوزهای مختلف آنتیبیوتیکها، مثل سفتریاکسون، سفیکسیم، دوکسی سایکلین و آزیترومایسین، درمان این بیماری مؤثر است. درمان باید به مدت کافی ادامه داده شود تا باکتری کاملاً از بین برود و بیماری بهبود یابد. همچنین، پس از درمان، باید دوباره آزمایشهای از پیشتعیین شده برای اطمینان از بهبود بیماری انجام شود.
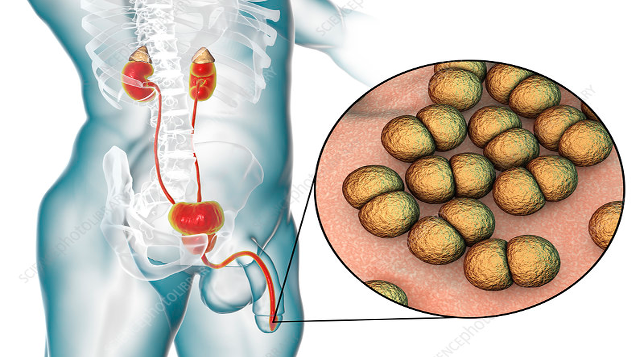

آشنایی بیشتر با بیماری کلامیدیا
بیماری کلامیدیا یک بیماری جنسی است که به وسیله باکتری Chlamydia trachomatis منتقل میشود. این باکتری معمولاً مجاری ادراری و اندامهای تناسلی را تحت تأثیر قرار میدهد، اما میتواند بر روی دیگر بخشهای بدن نیز تأثیر بگذارد.
علائم بیماری کلامیدیا میتواند شامل درد و سوزش در هنگام ادرار کردن، خروجی شبیه به چرک از مجرای ادرار و یا خروجی از مجرای تناسلی باشد. در برخی موارد، بیماری کلامیدیا ممکن است بدون علائم ایجاد شود، و افراد مبتلا به آن ممکن است بدون درمان، بارداری خارج از رحم، عفونتهای اندامهای تناسلی دیگر و یا کمبود اسپرم در مردان را تجربه کنند.
درمان بیماری کلامیدیا با مصرف آنتیبیوتیکها انجام میشود. معمولاً از داروهای مثل آزیترومایسین، دوکسی سایکلین و یا اریترومایسین استفاده میشود. درمان باید به مدت کافی ادامه داده شود تا باکتری کاملاً از بین برود و بیماری بهبود یابد. همچنین، پس از درمان، باید دوباره آزمایشهای از پیشتعیین شده برای اطمینان از بهبود بیماری انجام شود.
با توجه به اینکه بیماری کلامیدیا باکتریایی است، پیشگیری از آن شامل استفاده از روشهای جلوگیری از بارداری و استفاده از کاندوم میشود. همچنین، برای کاهش خطر ابتلا به بیماری کلامیدیا، اهمیت دارد که افراد جدیدی که به تازگی رابطه جنسی داشتهاند و از هرگونه راه جنسی محافظت نکردهاند، باید به آزمایش برای تشخیص بیماری کلامیدیا و دیگر بیماریهای جنسی برای تشخیص زودهنگام و درمان مناسب مراجعه کنند. همچنین، افزایش آگاهی در مورد علائم بیماری کلامیدیا و اهمیت درمان به موقع میتواند کمک کند تا شیوع این بیماری کاهش یابد.
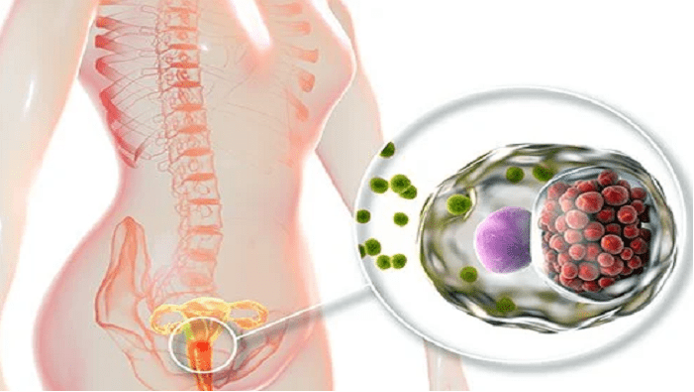

درباره بیماری تبخال دستگاه تناسلی یا هرپس تناسلی بیشتر بدانید
بیماری تبخال دستگاه تناسلی یا هرپس جنسی، یکی از بیماریهایی است که از طریق رابطه جنسی به صورت عفونتی منتقل میشود. عفونت هرپس گنیتال توسط ویروس هرپس سیمپلکس (HSV) نوع ۲ یا HSV-2 ایجاد میشود، اما در برخی موارد میتواند به وسیله ویروس هرپس سیمپلکس نوع ۱ یا HSV-1 نیز منتقل شود.
علائم بیماری هرپس تناسلی عبارتند از:
- قرمزی و التهاب در ناحیه گنیتال و دور اندامهای تناسلی
- تشکیل زخمهای دردناک و پرخارش در ناحیه تناسلی
- درد و سوزش در ناحیه تناسلی و سایر قسمتهای بدن
- احساس گرمی، سوختگی و درد در ناحیه تناسلی
- درد هنگام ادرار کردن
معمولاً هرپس تناسلی با تست خون و بررسی علائم تشخیص داده میشود. برای درمان هرپس تناسلی از داروهای ضد ویروسی مانند آسیکلوویر یا والاسیکلوویر استفاده میشود که میتواند درمان و کاهش علائم بیماری را تسریع کند. همچنین ممکن است پزشک داروهای تسکین دهنده درد و ضد التهاب هم به شما تجویز کند.
در برخی موارد، اگر بیماری هرپس تناسلی مکرر باشد، پزشک ممکن است از داروهای ضد ویروسی برای پیشگیری از عفونت استفاده کند. همچنین محافظت از خود با استفاده از کاندوم و از دوری از هرگونه رابطه جنسی در طول دوران درمان میتواند به کاهش شیوع بیماری کمک کند.
مولوسکوم قارچی یا زگیل های آبکی
بیماری مولوسکوم قارچی یا Molluscum contagiosum یک عفونت ویروسی است که در پوست ایجاد میشود. این بیماری در اکثر افراد، به ویژه در کودکان و جوانان شایع است و معمولاً از طریق تماس مستقیم با پوست یا شیء آلوده به ویروس انتقال مییابد. علائم مولوسکوم شامل ظاهر آکنههایی با حفره در مرکز آنها میباشد که به صورت دایرهای و صاف هستند. این علائم ممکن است در هر قسمتی از بدن ظاهر شوند، اما معمولاً در مناطقی از بدن که با پوست دیگران در تماس هستند، مانند دستها، پاها، صورت و نواحی تناسلی رخ میدهند.
به طور کلی، بیماری مولوسکوم قارچی خطراتی جدی برای سلامتی فرد ندارد و از طریق روشهایی مانند خودگذشت، تغییرات در سبک زندگی و درمانهایی مانند تجویز اسید سالیسیلیک، کریوتراپی (یخزدایی)، کورتیکواستروئیدها و برداشتن با استفاده از لیزر درمان میشود. همچنین، استفاده از محافظت از پوست بدن در برابر مولوسکوم به عنوان یک روش پیشگیری از انتقال ویروس به دیگران نیز توصیه میشود.

بیماری تریکوموناس
بیماری تریکوموناس یا عفونت تریکوموناس واژینال، یک بیماری عفونی است که به وسیله یک انگل جنس تریکوموناس (Trichomonas vaginalis) ایجاد میشود. این بیماری در زنان و مردان قابل ابتلا است، اما در زنان بیشتر مشاهده میشود. معمولاً با رابطه جنسی بیمار به بیمار منتقل میشود، اما میتواند به شیوع از طریق تماس با اشیاء آلوده نیز انتقال پیدا کند.
علائم و نشانههای این بیماری در زنان شامل التهاب و سوزش در مجرای ادرار واژینال، خارش و التهاب در محیط تناسلی و واژین، جوشکاری، خروجی زرد یا سبز از دهانه رحم، درد در هنگام رابطه جنسی و ادرار کردن میشود. در مردان، بیشتر بدون علائم یا با علائم خفیف مانند سوزش و خارش در اطراف ادرارگرها، خروجی سفید روشن از ادرارگرها، خارش در آلت تناسلی و درد هنگام ادرار کردن رخ میدهد.
درمان تریکوموناس با داروهای ضدعفونی مانند مترونیدازول (Metronidazole)، تینیدازول (Tinidazole) و کلوتریمازول (Clotrimazole) امکانپذیر است. این داروها معمولا به صورت خوراکی تجویز میشوند. علاوه بر این، ممکن است پزشک دستور دهد که شریک جنسی هم درمان شود تا جلوگیری از بازگشت عفونت شود. همچنین باید برای جلوگیری از انتقال بیماری از طریق روابط جنسی، از روشهای محافظتی مانند استفاده از کاندوم استفاده کنید.
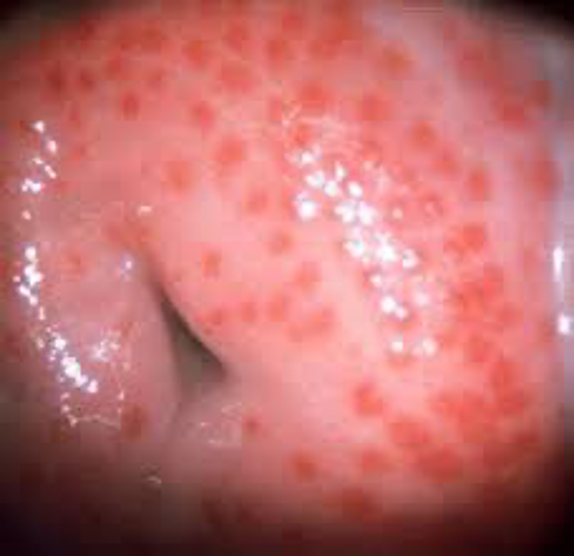

ایدز
اچآیوی/ایدز یک بیماری واگیر و خطرناک است که به واسطه ویروس اچآیوی ایجاد میشود. این بیماری برای بیماران زمینه را برای ابتلا به عفونتهای دیگر، سرطانها و اختلالات عصبی و ایمنی فراهم میکند و در صورت درمان نشدن و استفاده نکردن از دارو های مخصوص آن میتواند منجر به مرگ شخص شود.
مقاربت جنسی با شخصی که دچار اچآیوی است میتواند منجر به انتقال ویروس به شخص سالم شود. بیشترین ریسک انتقال اچآیوی در روش مقاربتی رابطه جنسی با ورودی مستقیم به دستگاه تناسلی مرد میباشد. با این حال، احتمال انتقال از طریق خون، اقدامات پزشکی نامناسب، مادر به فرزند در زمان بارداری و شیردهی نیز وجود دارد.
اگر شما با شخصی رابطه جنسی دارید که دچار اچآیوی است، در ابتدا توصیه میشود که از این رابطه خودداری کنید و یا از وسایل مراقبتی مطمئن استفاده کنید تا خطر ابتلا به این بیماری را در خود کاهش دهید.
در صورت بروز علائم اچآیوی، بهترین راه درمان شامل مصرف داروهای ضد ویروسی مخصوص اچآیوی است. این داروها میتوانند تکثیر ویروس را کاهش دهند و به کنترل بیماری کمک کنند.


بیماری هپاتیت B و C
هپاتیت B و C دو نوع از بیماری های عفونی ویروسی هستند که باعث التهاب کبد شده و در صورت عدم درمان، ممکن است به آسیب دائمی کبد و سرطان کبدی منجر شوند. این دو بیماری از طریق تماس با خون و اجسام تناسلی آدمی منتقل میشوند. ویروس هپاتیت B (HBV) و هپاتیت C (HCV) در اکثر موارد ابتدا بیماری های بیماری بیماری ناشناخته هستند، به همین دلیل، اغلب بیماران نمیدانند که به آنها مبتلا هستند تا زمانی که علائمی مانند خستگی، ناراحتی در نواحی بالینی، اشتها نداشتن، تیرگی مدفوع، تغییرات در رنگ ادرار و زردی پوست و چشم ها ظاهر شوند. بیماری هپاتیت B و C هر دو به واسطه ویروس هایی به نام HBV و HCV منتقل میشوند. واکسن هپاتیت B میتواند در پیشگیری از ابتلا به بیماری هپاتیت B موثر باشد. هنوز هیچ واکسنی برای پیشگیری از بیماری هپاتیت C توسعه داده نشده است. درمان هپاتیت B با داروهای ضد ویروسی مانند اینترفرون آلفا، لامیودین و انتکاویر، ترکیب های اینترفرون و ریباویروین و یا ترکیب هایی از این داروها مانند تنوفوویر و انتکاویر صورت میگیرد. درمان هپاتیت C شامل داروهای ضد ویروسی مانند سوفوسبوویر، داکلاتاسوویر و لدیپاسووویر می شود. در برخی موارد، پیوند کبد ممکن است نیاز باشد. علاوه بر درمان، برای جلوگیری از انتقال بیماری به دیگران و کنترل بیشتر بیماری هپاتیت B و C، باید به موارد زیر توجه کرد:
- استفاده از واکسن هپاتیت B برای پیشگیری از ابتلا به بیماری هپاتیت B.
- استفاده از کاندوم در هنگام رابطه جنسی
- استفاده از وسایل بهداشتی شخصی مانند مسواک، تیغه اصلاح و برس دندان به صورت شخصی و عدم استفاده از اشتراکی این وسایل با دیگران حتی یک بار.
- انجام آزمایشات هپاتیت برای شناسایی و درمان سریع بیماران.
- خوردن غذاهای بهداشتی و مطمئن و از جمله محدود کردن مصرف الکل و اجتناب از مواد مخدر.
در کل، به دلیل جدی بودن عوارض بیماری هپاتیت B و C بر سلامت کبد و زندگی فردی، پیشگیری از آنها بسیار مهم است. همچنین، برای کنترل و درمان بیماری ها، بهتر است با پزشک خود مشورت کنید و رعایت نکات بهداشتی لازم را دنبال کنید.
ویروس پاپیلوم انسانی یا HPV
ویروس پاپیلومای انسانی یا HPV یکی از شیوعترین عوامل بیماریزایی جنسی در جهان است. بیش از ۱۰۰ نوع ویروس HPV شناسایی شدهاند، که بیشتر آنها بیخطر هستند، اما برخی از این نوعها باعث شیوع بیماریهایی مانند زگیلهای دور دهانی، زگیلهای دور بینی، زگیلهای دور دستگاه تناسلی و سرطانهای گوناگون، از جمله سرطان سرویکس میشوند.
معمولاً واکسنهایی برای جلوگیری از ابتلا به ویروس HPV در دسترس هستند که به نوجوانان و جوانان داده میشوند. همچنین، در صورت شناسایی بیماری، درمان واکسیناسیون موجود نیست و درمان برای کنترل علائم این بیماری و جلوگیری از پیشرفت آن به کار میرود. درمان واکسیناسیون باید قبل از ابتلا به ویروس HPV انجام شود و میتواند کمک کننده در جلوگیری از ابتلا به این ویروس باشد.
درمان برای زگیلهای دور دستگاه تناسلی شامل استفاده از کرمهای موضعی، خنثی سازی لیزری، جراحی و یا داروهای ضد ویروسی است. درمان سرطان سرویکس ممکن است شامل جراحی، شعاع درمانی و یا درمان شیمیایی باشد. بسته به نوع سرطان و مراحل پیشرفت آن، درمان ممکن است متفاوت باشد.
بهترین راه برای پیشگیری از ابتلا به بیماریهایی که ناشی از ویروس HPV هستند، استفاده از واکسیناسیون موجود در دسترس در سنین مناسب است.
گارداسیل چیست ؟
گارداسیل نوعی ویروس پاپیلومایی است که در برخی از انواع سرطانهای انسانی نقش دارد. این ویروس میتواند در سطح پوست و مخاط آلودگی ایجاد کند و به طور خاص در مناطق تناسلی، شامل رحم، واژن، دهانه رحم، کانال رحم، اورتر و مجاری ادراری زنان و همچنین در نواحی تناسلی مردان، شامل نواحی محیطی آلت تناسلی، سرویکس و آنوس یافت میشود.
گارداسیلها به چندین نوع تقسیم میشوند که برخی از آنها باعث تشکیل زگیلهایی در مناطق تناسلی و برخی دیگر باعث بروز سرطان میشوند. در صورتی که آزمایش پاپ اسمیر نشان دهد که شما یکی از انواع گارداسیلها را دارید، پزشک شما ممکن است توصیه کند تا با استفاده از روشهای مختلفی از جمله انجام عمل جراحی، استفاده از داروهای ضد ویروسی و موارد دیگر، درمان را آغاز کنید.
همچنین، یکی از بهترین روشهای پیشگیری از ابتلا به گارداسیل، واکسیناسیون است. واکسن HPV برای پیشگیری از انواع گارداسیلهایی که باعث بروز سرطان هستند، توصیه میشود و به طور معمول در دوزهای سه یا دوزهای دو قرصی اداره میشود.

بیماری های مقاربتی چه تأثیری بر سلامت مادر و جنین دارند؟
بیماری های مقاربتی که میتوانند بر سلامت مادر تأثیر بگذارند، شامل بیماریهایی هستند که از طریق رابطه جنسی یا تماس با خون و بدن مایعات دیگری که در این بیماریها حاوی ویروس هستند، منتقل میشوند. برخی از این بیماریها عبارتند از:
هرپس تناسلی: این بیماری باعث ایجاد آفتهای دردناک در دستگاه تناسلی میشود. در صورتی که مادر هرپس تناسلی داشته باشد، میتواند باعث سقط جنین، ایجاد تب، سردرد، درد شکم و عفونت نوزاد شود.
سیفیلیس: این بیماری ناشی از باکتری Treponema pallidum است و میتواند به جنین منتقل شود و باعث عفونتهای شدید در نوزاد شود. برخی از علائم سیفیلیس در زنان شامل زخمها در دستگاه تناسلی، تب، خستگی، سردرد، تورم و درد مفاصل است.
آلودگی به ویروس اچآیوی: ویروس اچآیوی میتواند به نوزاد از طریق جنین، زایمان یا شیر مادر منتقل شود. برخی از علائم آلودگی به ویروس اچآیوی در زنان شامل تب، خستگی، سردرد، نفخ شکم، تقویت سریع وزن و کاهش ضربان قلب است.
هپاتیت ب: این بیماری باعث آسیب به کبد میشود و در صورتی که مادر هپاتیت ب داشته باشد، میتواند به جنین منتقل شود. علائم هپاتیت ب در زنان شامل تب، خستگی، درد شکم، تغییر رنگ پوست، تاری دید و سفتی در شکم است.
اقداماتی که شخص باردار دارای بیماری انجام دهد
شخص بارداری که دارای بیماری های مقاربتی است، باید با دقت بیشتری پیگیری و مراقبت شود. اولین قدم برای مدیریت بیماری مقاربتی، مشاوره با پزشک متخصص مربوطه است. پزشک باید بررسیهای لازم را انجام داده و نظر خود را برای مدیریت بیماری در دوران بارداری اعلام کند.
بسته به نوع بیماری، پزشک ممکن است به شخص باردار توصیه کند که اقداماتی مانند تغییر در رژیم غذایی، ورزش، مصرف داروها و در صورت لزوم، درمان دارویی انجام دهد. در مواردی که بیماری خطرناک باشد، ممکن است پزشک نیاز به تحویل زایمان زودرس داشته باشد تا جنین و زن باردار را از خطرات بیشتر درمانی نجات دهد.